Dermatomyositis: Ursachen, Symptome und Diagnose
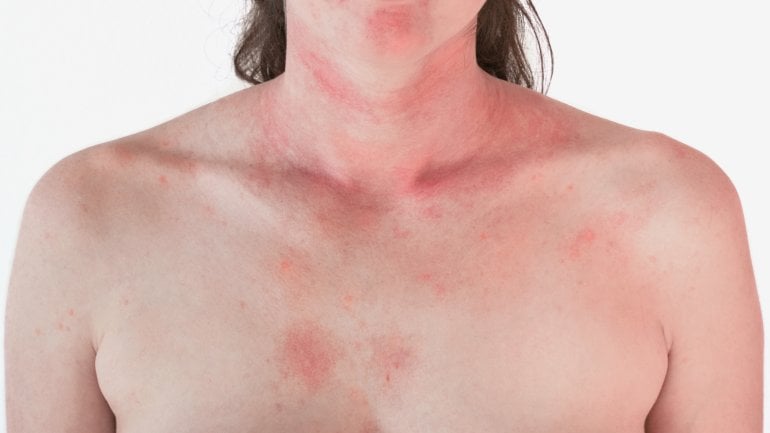
Die Dermatomyositis ist eine Autoimmunerkrankung, bei sich das Immunsystem gegen körpereigene Strukturen richtet – insbesondere die Muskulatur und die Haut. Es kommt zu einer Entzündung, die sich vor allem durch eine rot-bläuliche Hautverfärbungen an Gesicht und Dekolleté, eine Muskelschwäche sowie Muskelschmerzen bemerkbar macht. Informieren Sie sich hier über weitere Symptome, Diagnose und Therapie der Dermatomyositis.
Was ist Dermatomyositis?
Die Dermatomyositis ist eine Erkrankung des rheumatischen Formenkreises. Unter diesem Begriff fassen Fachleute eine große Gruppe unterschiedlichster Krankheiten zusammen, denen eines gemeinsam ist: Sie alle betreffen den Stütz- und Bewegungsapparat, führen dort zu schmerzhaften Funktionsstörungen und befallen häufig auch innere Organe wie Herz, Lunge, Leber oder Darm.
Innerhalb des rheumatischen Formenkreises zählt die Dermatomyositis zu den Bindegewebserkrankungen, den sogenannten Kollagenosen. Das sind systemische, also den ganzen Körper betreffende Autoimmunerkrankungen, bei denen das Immunsystem fehlreguliert ist und sich fälschlicherweise gegen das körpereigene Bindegewebe richtet.
Bei der Dermatomyositis sind besonders
- die Skelettmuskulatur
- und die Haut
von den typischen entzündlichen Veränderungen betroffen. Das geht auch aus dem Namen der Erkrankung hervor: Die Vorsilbe „Derma“ bedeutet „Haut“, während es sich bei einer Myositis um eine Entzündung der Skelettmuskulatur handelt. Im Gegensatz dazu beschränkt sich die Entzündungsreaktion bei der nahe verwandten Polymyositis ausschließlich auf die Muskeln, die Haut ist in diesem Fall nicht in Mitleidenschaft gezogen. Sowohl die Dermatomyositis als auch die Polymyositis zählen zu den Myopathien. Das ist ein Oberbegriff für Krankheiten, die in erster Linie die Muskulatur betreffen.
Fachleute unterscheiden drei Formen der Dermatomyositis:
- Primäre idiopathische Dermatomyositis: Diese Form tritt ausschließlich bei Erwachsenen auf.
- Juvenile Dermatomyositis: Diese kindliche Form der entzündlichen Autoimmunerkrankung kommt deutlich seltener vor. Sie tritt meist zwischen dem fünften und 16. Lebensjahr in Erscheinung.
- Paraneoplastische Dermatomyositis: Diese Form steht mit einer gleichzeitig vorliegenden Krebserkrankung im Zusammenhang. Sie wird durch bestimmte Signalstoffe ausgelöst, die das Tumorgewebe produziert (zum Beispiel Hormone oder Antikörper).
Keine der Dermatomyositis-Formen ist ansteckend oder wird vererbt.
Häufigkeit: Wie viele Menschen sind betroffen?
Insgesamt ist die Dermatomyositis selten, nur etwa 80 von 100.000 Menschen sind betroffen. Mehrheitlich bricht die Krankheit zwischen dem 40. und 60. Lebensjahr aus, Frauen erkranken zwei- bis dreimal häufiger als Männer.
Welche Symptome treten bei Dermatomyositis auf?
Häufig beginnt die Dermatomyositis mit einem schweren Krankheitsgefühl und allgemeinen Krankheitssymptomen wie
- Fieber,
- Schwäche,
- Gewichtsverlust
- und Müdigkeit.
Typisch sind außerdem muskelkaterartige Schmerzen und eine Muskelschwäche, die besonders Oberschenkel, Hüfte, Oberarme und Schultern betrifft. Sie ist bei einigen Menschen so ausgeprägt, dass ihnen selbst alltägliche Tätigkeiten wie das Treppensteigen oder das Anheben der Arme schwerfallen. Die muskulären Beschwerden treten auch bei der Polymyositis auf.
Charakteristische Hautveränderungen, die nur bei der Dermatomyositis hinzukommen, sind fliederfarbene Ausschläge vor allem im Gesicht (Schmetterlingserythem), an Dekolleté, Hals und Schultern. Sie haben der Erkrankung auch den Namen „Lilakrankheit“ eingebracht. Um die Augen herum und an den Augenlidern bilden sich häufig Schwellungen infolge einer vermehrten Wasseransammlung (Ödem). Auf den Streckseiten der Fingergelenke und der Hände erscheinen die sogenannten Gottron-Papeln. Das sind flache, rötlich gefärbte Hautverdickungen unterschiedlicher Größe. Die Haut entlang der Finger ist manchmal rissig und verhornt (Mechanikerhände).
Bei der Mehrheit der Betroffenen treten muskuläre Beschwerden und Hautsymptome parallel auf, es gibt jedoch auch Patienten und Patientinnen, bei denen sich zunächst nur die typischen Hautveränderungen oder – in selteneren Fällen – nur die Muskelschwäche zeigt.
Dermatomyositis greift auch andere Organe an
Obwohl die Dermatomyositis hauptsächlich Muskeln und Haut betrifft, handelt es sich ebenso wie bei der Polymyositis um eine systemische Krankheit, die auch andere Organe in Mitleidenschaft ziehen kann. Beispielsweise entwickelt sich bei einigen Menschen eine Herzmuskelentzündung (Myokarditis) oder eine Herzschwäche. Auch eine Entzündung der Lungenbläschen (Alveolitis) oder eine Lungenfibrose, bei der sich das Bindegewebe zwischen den Lungenbläschen krankhaft vermehrt, sind möglich. Die Gelenke können ebenfalls betroffen sein, es kommt zu Gelenkschmerzen und -entzündungen bis hin zur Gelenkverformung.
Was verursacht eine Dermatomyositis?
Warum es zu einer Dermatomyositis kommt, ist bis heute nicht abschließend geklärt. Als mögliche Ursache gelten Infektionen mit bestimmten Viren, die zu einer verstärkten Aktivierung des Immunsystems führen. Außerdem sind einige Risikofaktoren bekannt, die das Erkrankungsrisiko erhöhen. Dazu zählen vor allem Sonneneinstrahlung (UV-Strahlung) und ein Vitamin-D-Mangel. In seltenen Fällen lösen auch bestimmte Medikamente eine Dermatomyositis aus, etwa das Antibiotikum Penizillin oder nicht-steroidale Antirheumatika, die vor allem zur Behandlung von Schmerzen und rheumatischen Beschwerden eingesetzt werden.
Auch genetische Faktoren scheinen eine Rolle zu spielen, wobei die Dermatomyositis jedoch nicht zu den Erbkrankheiten zählt: Vererbt wird lediglich eine Veranlagung, also eine erhöhte Erkrankungswahrscheinlichkeit, nicht aber die Dermatomyositis selbst.
Wie erfolgt bei Dermatomyositis die Diagnose?
Ein Verdacht auf Dermatomyositis ergibt sich in der Praxis oft aufgrund der Kombination von muskulären Symptomen und charakteristischen Hautveränderungen. Vor allem die bevorzugt an den Fingergelenken auftretenden Gottron-Papeln sind für die Krankheit kennzeichnend. Sie ermöglichen eine Abgrenzung von ähnlichen Krankheitsbildern wie dem systemischen Lupus erythematodes, der ähnliche Hautveränderungen hervorruft.
Neben der körperlichen Untersuchung geben auch die Blutwerte Hinweise auf eine Dermatomyositis. So ist die Blutsenkungsgeschwindigkeit (BSG) als Entzündungswert in der Regel erhöht, ebenso die Kreatinkinase (CK) und andere Muskelenzyme. Bei vielen Betroffenen lassen sich im Blut außerdem Autoantikörper nachweisen. Das sind Antikörper, die sich gegen körpereigene Strukturen – in diesem Fall besonders die Muskulatur – richten.
Bildgebende Verfahren zur Diagnose von Dermatomyositis
Im Rahmen einer Ultraschalluntersuchung (Sonographie) lassen sich bestimmte Auffälligkeiten am Muskelgewebe feststellen, wie zum Beispiel Schwellungen und Unregelmäßigkeiten in der Anordnung der Muskelfasern. Bei manchen Patienten und Patientinnen ist für eine genauere Beurteilung der Muskulatur eine Magnetresonanztomographie (MRT) notwendig. Auch eine Elektromyographie (EMG), mit der die elektrische Aktivität der Muskelfasern untersucht wird, liefert wichtige Hinweise beim Verdacht auf eine entzündliche Muskelerkrankung.
Eine der wichtigsten Untersuchungen bei Verdacht auf Dermatomyositis ist aber die Muskelbiopsie. Sie ermöglicht es, die Kollagenose von ähnlichen Krankheitsbildern abzugrenzen und die Diagnose endgültig zu sichern. Dabei wird eine kleine Gewebeprobe aus einem der betroffenen Muskeln entnommen und feingeweblich untersucht.
Zusätzlich schließen sich in vielen Fällen Untersuchungen in verschiedenen Facharztpraxen an, da die Dermatomyositis als systemische Erkrankung auch weitere Organe schädigen kann. Insbesondere ist es wichtig, eine Krebserkrankung auszuschließen, wenn sich der Verdacht auf eine Dermatomyositis bestätigt.
Wie sieht die Behandlung Dermatomyositis aus?
Die Behandlung erfolgt bei Dermatomyositis mit Medikamenten, die das Immunsystem beeinflussen. Dazu zählen neben entzündungshemmenden Glukokortikoiden (zum Beispiel Kortison) auch Wirkstoffe wie Methotrexat oder Azathioprin, die das Immunsystem unterdrücken (Immunsuppressiva).
Immunsuppressiva ermöglichen es, die anfänglich meist hohe Glukokortikoid-Dosis schneller wieder zu reduzieren oder die Einnahme im günstigsten Fall sogar ganz zu beenden. Das ist jedoch nicht bei allen Betroffenen möglich. Da die Einnahme von Glukokortikoiden eine Osteoporose (Knochenschwund) begünstigt, ist gerade bei langfristiger Anwendung die unterstützende Einnahme von Calcium und Vitamin D wichtig.
In einer akuten Krankheitsphase sind außerdem weitere Maßnahmen sinnvoll:
- Bettruhe,
- körperliche Schonung,
- ausreichender Schlaf
Außerhalb der Akutphase kräftig eine begleitende Physiotherapie die Muskulatur und verbessert die Muskelfunktion. Da Menschen mit Dermatomyositis besonders empfindlich auf UV-Strahlung reagieren, ist bei allen Dermatomyositis-Formen ein gründlicher Sonnenschutz wichtig. Zudem ist es ratsam, regelmäßige Kontrolluntersuchungen in der hausärztlichen und rheumatologischen Praxis wahrzunehmen, um die Krankheitsaktivität und den Therapieerfolg zu überwachen und Begleit- und Folgeerkrankungen rechtzeitig zu erkennen.
Wie verläuft eine Dermatomyositis?
Die Dermatomyositis verläuft individuell sehr unterschiedlich. Es handelt sich jedoch grundsätzlich um eine chronische Erkrankung mit einer Erkrankungsdauer von Monaten bis Jahrzehnte. Entscheidenden Einfluss auf den Krankheitsverlauf haben sowohl die Therapie als auch die Dermatomyositis-Form.
Bei konsequenter und langfristiger Behandlung kommt es etwa bei der Hälfte der Betroffenen zu vollständiger Beschwerdefreiheit (Vollremission) und bei etwa 30 Prozent zu einer Verbesserung der Beschwerden (Teilremission). Bei einer von fünf Erkrankten schreitet die Dermatomyositis trotz Behandlung fort.
Als Risikofaktoren für einen ungünstigen oder chronischen Verlauf gelten unter anderem
- Ein hohes Lebensalter
- Männliches Geschlecht
- Befall von Herz oder Lunge
- Bösartige Tumoren
Lässt sich einer Dermatomyositis vorbeugen?
Da die Ursachen für eine Dermatomyositis nicht geklärt sind, lässt sich der Erkrankung nicht gezielt vorbeugen. Für Menschen, die an einer Dermatomyositis leiden, ist es ratsam, sich gut vor Sonneneinstrahlung zu schützen, da die enthaltene UV-Strahlen die Symptome verstärken kann. Auch eine ausgewogene Ernährung und der Verzicht auf Nikotin und Alkohol sind empfehlenswert.