Tuberkulose: Ansteckung, Behandlung und Impfung
Tuberkulose (kurz Tbc oder TB) ist eine weltweit verbreitete Infektionskrankheit – etwa ein Drittel der Weltbevölkerung ist laut Schätzungen betroffen. Auch in Deutschland ist die Krankheit noch nicht besiegt. Erfahren Sie mögliche Anzeichen von Tuberkulose, wie die Ansteckung erfolgt und welche Behandlung hilft.
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Mediziner*innen geprüft.
FAQ: Häufige Fragen und Antworten rund um Tuberkulose
Als offen wird eine Tuberkulose bezeichnet, wenn Betroffene infektiöses Sekret abhusten und somit ansteckend sind.
Insbesondere die offene Lungentuberkulose ist ansteckend, wenn Patient*innen infektiöses Sekret abhusten. In anderen Phasen der Krankheit sind Betroffene nicht immer ansteckend.
Ja, dank moderner Therapiemöglichkeiten lässt sich eine frühzeitig erkannte und entsprechend behandelte Tuberkulose heutzutage heilen.
Bei einer offenen, also ansteckenden Tuberkulose darf man nicht arbeiten oder Gemeinschaftseinrichtungen wie Kindergärten besuchen. Dies gilt für etwa zwei bis drei Wochen.
Was ist Tuberkulose?
Tuberkulose (kurz Tbc oder TB) ist eine bakterielle Infektionskrankheit, die am häufigsten tödlich verläuft. Besonders oft ist die Lunge infiziert. Betroffene mit einer solchen Lungentuberkulose leiden oft über mehrere Wochen an einem hartnäckigen Husten. Früher war zudem die Bezeichnung Schwindsucht geläufig, da Patient*innen im fortgeschrittenen Stadium meist viel Gewicht verlieren.
Doch nicht jede Infektion führt dazu, dass Betroffene auch tatsächlich erkranken. Teilweise dauert es auch mehrere Jahre bis Jahrzehnte, bis die Krankheit ausbricht.
Häufigkeit
Tuberkulose ist weltweit verbreitet. Schätzungen zufolge erkrankten 2021 rund 10,6 Millionen Menschen daran, etwa 1,6 Millionen verstarben. Die meisten Fälle betreffen die Bevölkerung auf der Südhalbkugel. Doch auch in Deutschland steigen die Fallzahlen seit einigen Jahren. 2020 sind etwa 4.127 Fälle in Deutschland gemeldet worden.
Tuberkulose: Wer ist besonders gefährdet?
Ein erhöhtes Risiko für Tuberkulose haben:
- Menschen, die im engen Kontakt mit Infizierten sind
- ältere Personen
- Kleinkinder
- Betroffene mit chronischen Erkrankungen wie Nierenkrankheiten oder Diabetes
- Menschen mit Immunschwäche, etwa aufgrund von Medikamenten oder einer HIV-Infektion
- Schwangere
- Betroffene mit Alkoholabhängigkeit oder Drogensucht
Zu den weiteren Risikofaktoren zählen zudem Mangelernährung, Armut, eine schlechte Gesundheitsversorgung und Obdachlosigkeit.
Symptome: Wie macht sich eine Tuberkulose bemerkbar?
Tuberkulose kann sich durch viele verschiedene Symptome zeigen. Wie sich die Krankheit äußert, hängt davon ab,
- wie aggressiv die Erreger sind,
- wie stark die Erregerbelastung ist,
- welches Organ infiziert ist und
- wie der Gesundheitszustand der betroffenen Person ist.
Was ist eine Primärtuberkulose?
Entwickelt sich direkt nach der Ansteckung eine Tuberkulose, sprechen Fachleute von einer Primärtuberkulose. Sie tritt vor allem dann auf, wenn das Immunsystem geschwächt ist – zum Beispiel durch andere Erkrankungen oder bei Kindern. Menschen mit einer HIV-Infektion haben ein besonders hohes Risiko. Gelingt es dem Körper, die Infektion einzudämmen, kann die Erkrankung in eine ruhende (latente) Tuberkulose übergehen. Nur bei fünf Prozent der Betroffenen mit Primärtuberkulose kommt es zu unspezifischen Beschwerden.
Latente Tuberkulose bleibt symptomlos
Bei etwa 90 Prozent der Betroffenen kommt es erst gar nicht zu Symptomen, da ihr Immunsystem die Erreger sofort bekämpfen kann. Die Bakterien können jedoch jahrelang im Körper in einer abgekapselten Struktur überleben. Diese symptomlose Form wird als latente Tuberkulose (latente Infektion mit Tuberkulosebakterien, kurz LTBI) bezeichnet. Sie ist nicht ansteckend.
Allerdings kann es jederzeit zu einer Reaktivierung der Erreger und somit zum Ausbruch der Krankheit kommen. Fachleute sprechen dann von einer postprimären oder sekundären Tuberkulose.
Primäre Tuberkulose: Diese Symptome sind möglich
Wenn es zu einer Erkrankung kommt, bricht diese in der Regel innerhalb von zwei Jahren nach Ansteckung aus (Inkubationszeit). Mitunter können jedoch auch Jahrzehnte vergehen, bis es zu Symptomen kommt.
In rund 70 Prozent der Fälle ist die Lunge betroffen (Lungentuberkulose). In der Regel beginnt eine solche Form mit unspezifischen Symptomen, wie:
- Müdigkeit und Abgeschlagenheit
- Fieber
- Appetitlosigkeit
- Gewichtsverlust
- Nachtschweiß
Besonders charakteristisch für eine Lungentuberkulose ist ein über Wochen anhaltender Husten, der teilweise mit Schmerzen beim Atmen und blutigem Auswurf verbunden ist. Haben sich die Erreger bis in die Lunge ausgebreitet, ist auch die Rede von einer offenen Tuberkulose, die ansteckend ist.
Extrapulmonale Tuberkulose
Darüber hinaus können die Tuberkulose-Erreger auch andere Organe und Gewebe infizieren. In 20 Prozent der sogenannten extrapulmonalen Tuberkulosen sind die Lymphknoten betroffen. Je nachdem, welcher Körperbereich betroffen ist, sind weitere Symptome möglich:
Lymphknoten: schmerzlose geschwollene Lymphknoten, meist am Hals
Nieren und Harnwege: Symptome sind etwa Blut im Urin, häufiger Harndrang und Schmerzen beim Wasserlassen
Knochen und Gelenke: zunehmende Bewegungseinschränkungen und Schmerzen an Knochen und Gelenken, oftmals im Bereich der Wirbelsäule
Rippenfell (Pleuritis tuberculosa): Anzeichen können Atemnot und Brustschmerzen sein
- Magen-Darm-Trakt: unklare Magen-Darm-Beschwerden wie Bauchschmerzen
Anzeichen einer Miliartuberkulose
In seltenen Fällen entwickelt sich eine sogenannte Miliartuberkulose. Gefährdet sind vor allem Säuglinge, Kleinkinder oder Personen mit geschwächtem Immunsystem. Dabei breiten sich die Erreger über die Blutbahn aus und befallen gleichzeitig mehrere Organe sowie die Hirnhäute (tuberkulöse Meningitis). Betroffene leiden häufig unter hohem Fieber, einem schweren Krankheitsgefühl und neurologischen Ausfällen.
Tuberkulose: Formen und Symptome im Überblick
| Form | Merkmale | Symptome |
| Primärtuberkulose | Erste Krankheitsphase nach Ansteckung; häufig keine oder nur milde Symptome | Möglich sind Fieber, Husten, Müdigkeit und Erschöpfung, geschwollene Lymphknoten; betroffen sind vor allem Kinder und Immungeschwächte |
| Latente Tuberkulose | Bakterien befinden sich zwar im Körper, es besteht jedoch keine aktive Erkrankung | Symptomlos, nicht ansteckend |
| Postprimäre Tuberkulose | Es kommt zur Reaktivierung der Erreger, meist in der Lunge; | Symptome sind mitunter anhaltender Husten, blutiger Auswurf, Fieber, Gewichtsverlust, Nachtschweiß |
| Extrapulmonale Tuberkulose | Es sind weitere Organe wie Lymphknoten, Knochen oder Hirnhäute betroffen | Symptome hängen von befallenen Organen ab; möglich sind etwa geschwollene Lymphknoten, Gelenk- und Knochenschmerzen, Blut im Urin |
| Miliartuberkulose | Schwere Form, Erreger haben über Blutbahn mehrere Organe gleichzeitig infiziert | Starkes Krankheitsgefühl, hohes Fieber, Bewusstseinsstörungen, neurologische Ausfälle |
Ursache: Ansteckung mit Tuberkulose-Erregern
Auslöser der Erkrankung ist eine Ansteckung mit Tuberkelbakterien (Mycobacetrium tuberculosis). Zudem gibt es weitere Mykobakterien, wie Mycobacterium bovis (Rindertuberkulose) und Mycobacterium africanum, die zur Erkrankung führen können.
Wie erfolgt die Ansteckung mit Tuberkulose?
Die Erreger können von sich beim Niesen, Sprechen oder Husten über Tröpfchen in der Luft (Aerosole) ausbreiten. Die kontaminierten Tröpfchen können mehrere Minuten bis Stunden in der Luft verbleiben. Die Wahrscheinlichkeit, sich anzustecken, steigt mit der Konzentration der Bakterien in der Luft und der Kontaktdauer.
Doch nicht jeder Kontakt mit Mykobakterien führt zu einer Erkrankung:
Nur bei rund fünf bis zehn Prozent der infizierten Erwachsenen und Jugendlichen bricht die Tuberkulose auch aus.
Rund 20 bis 40 Prozent der infizierten Kleinkinder und Menschen mit Immunschwäche erkranken.
Kommt es zu einer Infektion mit Tuberkelbakterien, sind drei Szenarien möglich:
Die Krankheit bricht nicht aus, weil das Immunsystem die Bakterien bekämpft.
Die Erreger schlummern im Körper. Durch eine Immunschwäche können die Bakterien wieder reaktiviert werden und so auch erst nach Jahren oder Jahrzehnten zur Erkrankung führen.
Die Krankheit bricht direkt aus.
Übertragung durch nichtpasteurisierte Milch
In seltenen Fällen ist eine Ansteckung über nichtpasteurisierte Milch möglich. Allerdings gelten Kühe in Mitteleuropa als tuberkulosefrei. Hierzulande ist eine Ansteckung über Milch daher unwahrscheinlich.
Inkubationszeit bei Tuberkulose
Die Zeit zwischen Infizierung und Ausbruch von Symptomen (Inkubationszeit) ist bei Tuberkulose sehr unterschiedlich. Es kann Wochen bis Monate dauern. Eine Primärtuberkulose bricht meist sechs bis acht Wochen nach der Infektion aus – die postprimäre Form kann auch noch Jahre bis Jahrzehnte später entstehen.
Tuberkulose: Wie lange ansteckend?
Infizierte Personen mit einer offenen Lungentuberkulose sind so lange ansteckend, wie sie Erreger mit dem Husten nach außen befördern. Nach Start der Behandlung sind Betroffene nach rund zwei bis drei Wochen nicht mehr ansteckend. Latente Formen sind in der Regel nicht ansteckend.
Tuberkulose: Diagnose und Tests
Zunächst stellt die*der Ärztin*Arzt Fragen zu den Symptomen und möglichen Vorerkrankungen. Da die Beschwerden bei Tbc oft denen anderer Krankheiten wie einer Grippe ähneln, sind einige Kontrollen erforderlich. Dazu zählen beispielsweise Laboruntersuchungen von
- Hustenauswurf,
- Urin,
- Magensaft oder
- Bronchialsekret.
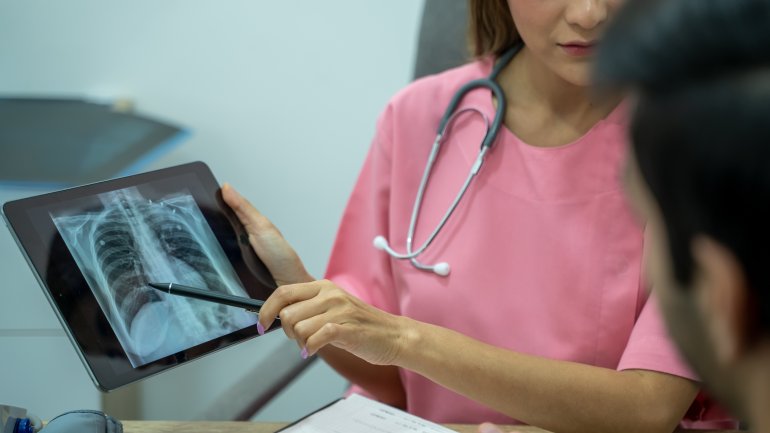
Dadurch lässt sich ein möglicher Erreger bestimmen und eine entsprechende Behandlung festlegen. Darüber hinaus wird in der Regel eine Röntgenuntersuchung angeordnet. Ist die Lunge infiziert, lassen sich auf einem Röntgenbild des Oberkörpers Hinweise darauf erkennen.
Auch eine Computertomographie (CT) kann zum Einsatz kommen. Zudem veranlassen Fachleute mitunter eine Blutuntersuchung und seltener auch eine Lungenspiegelung (Bronchoskopie).
Meldepflicht: Jede Tuberkuloseerkrankung und Todesfälle durch Tuberkulose müssen behandelnde Fachleute dem Gesundheitsamt melden.
Tests bei latenter Tuberkulose
Um festzustellen, ob eine latente Tuberkulose vorliegt, spritzt die*der Ärztin*Arzt eine kleine Menge bestimmter Bakterienbestandteile unter die Haut (Tuberkulin-Test bzw. Mendel-Mantoux-Test). Reagiert die Haut auf den abgetöteten Tbc-Erreger (Tuberkulin), zeigt sich etwa nach 72 Stunden eine Rötung und Schwellung von über fünf Millimetern Durchmesser. Dann ist das Ergebnis des Hauttests positiv. Der Körper war also schon einmal vor etwa sechs bis acht Wochen mit den Bakterien in Kontakt.
Ist die Diagnose gesichert, muss eine weitere Ausbreitung der Tuberkulose verhindert werden. Deshalb sollten möglichst die Infektionsquelle und sämtliche Kontaktpersonen identifiziert werden. Personen, die sich angesteckt haben könnten, werden ebenfalls untersucht und gegebenenfalls behandelt.
Tuberkulose: Behandlung ist langwierig
Die Behandlung einer Tuberkulose dauert mehrere Monate. Dies erfolgt mit verschiedenen Antibiotika (Antituberkulotika), die gegen die Bakterien wirken. Die Medikamente kommen kombiniert zum Einsatz, da:
Es einige multiresistente Erreger gegen die Wirkstoffe gibt (Antibiotikaresistenz).
Die Medikamente auf unterschiedliche Art und Weise wirken: Einige töten Erreger ab, andere verhindern ihre Vermehrung.
Diese Wirkstoffe sind zur Behandlung einer Tuberkulose geeignet:
In der ersten Phase der Behandlung erhalten betroffene Erwachsene und Kinder für mindestens acht Wochen die vier Antibiotika in Kombination. Schlägt die Therapie an, sind Patient*innen nach rund zwei bis drei Wochen nicht mehr ansteckend.
Dann schließt sich eine weitere Behandlungszeit von vier Monaten mit zwei Antibiotika an. Unter Umständen kann die Dauer der Therapie auf neun Monate ausgedehnt werden. Bei bestehenden Resistenzen kann in manchen Fällen die Behandlung auch über 20 Monate erfolgen.
Wichtig: Betroffene müssen sich konsequent an die Therapie halten, auch wenn sie sich oftmals bereits nach wenigen Wochen wieder gesund fühlen. Andernfalls droht ein Rückfall. Doch auch Antibiotikaresistenzen sind möglich, weshalb die Behandlung mitunter für Fachleute herausfordernd ist.
Die Arzneimittel sind mit einigen Nebenwirkungen verbunden, die insbesondere die Leber betreffen können. Deshalb werden regelmäßige Blutuntersuchungen durchgeführt, um die Leberfunktion zu beobachten. Da sich der Wirkstoff Isoniazid negativ auf die Nervenfunktion auswirken kann, erhalten Patient*innen mitunter Vitamin B6. Dies trägt zur normalen Funktion der Nerven bei.
Eine offene, ansteckende Tuberkulose wird im Krankenhaus behandelt. Solange Betroffene andere Menschen infizieren können, werden sie isoliert.
Verlauf und Prognose bei Tuberkulose
Der genaue Verlauf einer Tuberkulose hängt insbesondere davon ab, wie schnell die Erkrankung diagnostiziert und behandelt wird. Bei einer frühzeitigen und konsequenten Behandlung mit Antibiotika über mindestens sechs Monate ist die Prognose gut: Die Tuberkulose heilt oftmals ohne Folgen aus.
Bei einer unbehandelten Tuberkulose oder bei Menschen mit Immunschwäche sind hingegen Komplikationen möglich. Die Erreger können sich im Körper ausbreiten und etwa zu einer Miliartuberkulose führen, die schlimmstenfalls tödlich verläuft. Insbesondere bei Menschen mit einer HIV-Infektion ist eine zusätzliche Tuberkuloseerkrankung eine der häufigsten Todesursachen.
Tuberkulose: Vorbeugende Maßnahmen und Impfung
Einer Ansteckung mit Tuberkulose lässt sich nicht sicher vorbeugen. Dennoch gibt es einige Maßnahmen, die das Risiko reduzieren können. Dazu zählen:
- Bei Tuberkulose-Diagnose müssen alle Kontaktpersonen kontaktiert werden.
- Patient*innen sollten schnell behandelt werden.
- Bei Kontakt zu Betroffenen ist ein Mundnasenschutz wichtig.
- Infizierte Personen sollten Kontakt zu gesunden Menschen meiden.
Gemeinschaftseinrichtungen können nach ärztlicher Rücksprache meist nach drei Wochen wieder besucht werden.
Tuberkulose-Impfung in Deutschland nicht mehr empfohlen
In Deutschland ist die Tuberkulose-Impfung – die sogenannte BCG-Impfung (Bacillus Calmette-Guérin) – laut Ständiger Impfkommission (STIKO) seit 1998 nicht mehr empfohlen. Denn der Impfstoff hat
- nur einen begrenzt wirksamen Schutz,
- ist häufig mit Komplikationen verbunden und
- die Fallzahlen waren in Deutschland zeitweise rückläufig.
In einigen Ländern, in denen eine erhöhte Gefahr für eine Tuberkuloseinfektion besteht, ist die Impfung jedoch weiterhin empfohlen. Dazu zählen laut Weltgesundheitsorganisation (WHO) etwa einige Länder in Afrika oder Südostasien.