Sichelzellanämie: Ursache, Symptome und Behandlung
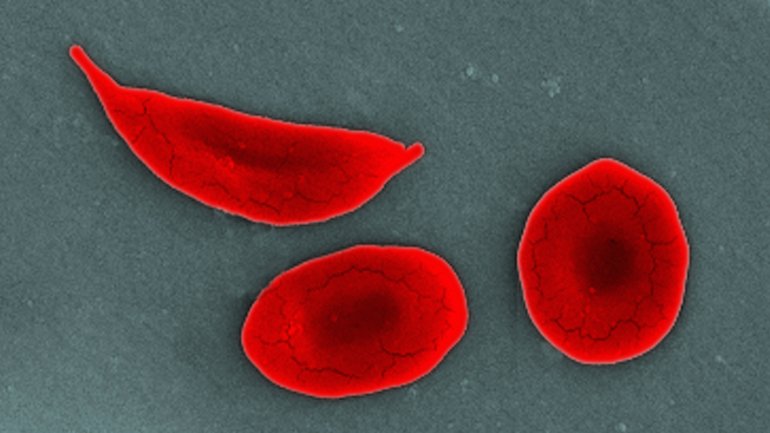
Die Sichelzellanämie ist eine Erbkrankheit. Charakteristisch sind die sichelförmig verformten roten Blutkörperchen. Welche Folgen dies für den Körper hat, wie diese behandelt werden und welche Vorteile diese Erkrankung womöglich bietet, lesen Sie hier.
FAQ: Die häufigsten Fragen zur Sichelzellanämie
Bisher ist die Sichelzellkrankheit nicht heilbar. Allerdings wird derzeit (Stand: 06/2022) an einer Gentherapie geforscht, die in Studien bereits gute Erfolge zeigte und das Auftreten von Krisen verhinderte. In den USA ist seit 2019 ein Wirkstoff zur Prävention von Sichelzellkrisen zugelassen.
Die Sichelzellkrankheit birgt potentiell tödliche Risiken, wenn beispielsweise lebenswichtige Organe durch die Gefäßverstopfungen geschädigt werden.
Nur 50 Prozent aller Betroffenen mit Sichelzellerkrankung erreichen das 50. Lebensjahr. Mit guter medizinischer Versorgung ist das Durchschnittsalter je nach Region zwischen 38 und 50 Jahren. Allerdings gibt es auch Patient*innen, die älter als 60 Jahre wurden.
Die Sichelzellanämie kommt vor allem in Malariagebieten in Afrika, Asien und Mittelamerika vor. Allerdings kommt sie auch immer häufiger in Europa vor, betrifft dann aber vor allem Einwander*innen.
Was ist eine Sichelzellanämie?
Die Sichelzellanämie (Sichelzellkrankheit oder auch Sichelzellenanämie) ist eine chronische Erkrankung der roten Blutkörperchen (Erythrozyten). Gesunde rote Blutkörperchen sind scheibenförmig und erinnern durch eine Delle in der Mitte an einen Donut. Charakteristisch für diese Erbkrankheit ist, dass gesunde rote Blutkörperchen eine Sichelform annehmen. Diese krankhaften, verformten Erythrozyten entstehen vor allem bei Sauerstoffmangel (zum Beispiel bei starker körperlicher Belastung oder auf längeren Flugreisen) und sind in der Lage Blutgefäße zu verstopfen. Da die Sichelzellen ihre Aufgaben nicht im gleichen Ausmaß wie die gesunden roten Blutkörperchen ausführen, kommt es bei dieser Erkrankung unter anderem zu starken Schmerzen, Blutarmut und Durchblutungsstörungen.
Häufigkeit
Die Sichelzellenanämie gehört zu den weltweit häufigsten Erbkrankheiten und zu den Hämoglobinopathien – dabei kommt es zu Störungen in der Bildung vom roten Blutfarbstoff Hämoglobin. Im Jahr 2019 lebten in Deutschland zwischen 3.000 und 5.000 Betroffene.
Welche Symptome treten bei einer Sichelzellanämie auf?
Die Sichelzellen haben eine andere Form und eine geringere Lebensdauer als gesunde rote Blutkörperchen. Sie sterben bereits nach zehn bis 20 Tagen ab – dadurch kommt es zu einer Blutarmut (Anämie), weil mit der geringeren Anzahl an roten Blutkörperchen auch weniger Hämoglobin im Körper zirkuliert. Das Hämoglobin bindet den Sauerstoff in den Lungen und transportiert es in alle Körperregionen – der Mangel an Hämoglobin bewirkt deshalb, dass der gesamte Körper nicht ausreichend mit Sauerstoff versorgt wird.
Häufig kommt es bei einer Sichelzellanämie auch zu Schmerzkrisen. Die sichelförmigen roten Blutkörperchen sind durch ihren Bau weniger flexibel als die gesunden Blutzellen, die durch ihre Form selbst durch die kleinsten Gefäße passen. Daher ist es möglich, dass die verformten Blutkörperchen kleinere und größere Blutgefäße verstopfen und somit verschiedene Organe von der Blutversorgung und damit von der Sauerstoffversorgung abschneiden. Durch den Sauerstoffmangel stirbt unter Umständen das betroffene Gewebe ab und verschiedene Organe können Schaden nehmen, wie beispielsweise Herz, Zentralnervensystem, Skelett, Augen und Haut. Diese Gewebeschädigung löst starke Schmerzen aus. Einer Schmerzkrise geht meist ein äußerlicher Reiz voraus: Auslöser sind oft Erschöpfung, Wetterumschwung oder Flüssigkeitsmangel.
Da die Milz bereits in den ersten Lebensjahren durch verstopfte Gefäße geschädigt wird, sind Betroffene besonders anfällig für lebensbedrohliche Infektionen. Das erste Anzeichen einer vorliegenden Sichelzellanämie und verstopfter Blutgefäße zeigt sich bei kleinen Kindern oft darin, dass Hände und Füße anschwellen, schmerzen und die Haut in diesen Bereichen gerötet ist (Hand-Fuß-Syndrom). Dieses Symptom lässt in der Regel nach einigen Tagen nach.
Verstopfte Blutgefäße rufen bei einer Sichelzellanämie unterschiedliche Symptome hervor. Bei folgenden Beschwerden ist es ratsam, zeitnah eine ärztliche Praxis aufzusuchen:
- Kurzatmigkeit
- Brustschmerzen
- Plötzliche Gelbfärbung der Augen
- Kopfschmerzen
- Gefühlsstörungen
- Lähmungen
- Schwindel
- Anhaltende und schmerzhafte Penisversteifung (Priapismus)
- Gelenkschmerzen
- Blässe
- Erschöpfung
- Aufgeblähter, schmerzender Bauch
- Dunkler Urin
- Tastbare, vergrößerte Milz
Eine Temperatur über 38,5 Grad Celsius ist in der Regel ein Anzeichen für einen Infekt und sollte frühzeitig ärztlich untersucht werden.
Wie die meisten Erkrankungen kann sich auch die Sichelzellenanämie bei jedem Menschen anders ausprägen. Daher unterscheidet sich die Schwere der Krankheitsverläufe.
Wie entsteht eine Sichelzellanämie?
Bei der Sichelzellanämie handelt es sich um eine Erbkrankheit. Diese wird von einem oder beiden Elternteilen auf das Kind übertragen. Beide Elternteile können Träger eines veränderten (mutierten) Gens sein, ohne selbst an der Sichelzellanämie erkrankt zu sein. Erhält das Kind von beiden Elternteilen das veränderte Gen, ist es möglich, dass die Erkrankung ausbricht.
Dieses Gen trägt die Bauanleitung für den Blutfarbstoff Hämoglobin. Ist die Bauanleitung krankhaft verändert, bildet der Körper anstelle des normalen Hämoglobins das sogenannte Sichelzellhämoglobin (HbS). Dieses verändert bei Sauerstoffmangel seine Struktur und ist dafür verantwortlich, dass sich die betroffenen Erythrozyten zur Sichel formen, weniger stabil sind, weniger Sauerstoff tragen und schneller absterben als die gesunden roten Blutkörperchen.
Während eine schwere Ausprägung der Sichelzellenkrankheit oft zu einer Verstopfung von Blutgefäßen führt, schützt die leichte Form der Erkrankung vor Malaria. Evolutionär bedingt kommt die Sichelzellanämie gehäuft in Gebieten der Welt vor, in denen Malaria epidemieartig auftritt, hauptsächlich Asien, Mittelamerika und Afrika.
Diagnose der Sichelzellanämie
Werden Kinder nach der Geburt nicht gezielt getestet, wird die Sichelzellkrankheit oft erst später diagnostiziert, beispielsweise wenn Betroffene wegen Infekten und wiederholten Schmerzzuständen die ärztliche Praxis aufsuchen. Im Gespräch werden weitere Symptome erörtert (Anamnese). Ergibt sich dadurch der Verdacht auf eine Sichelzellanämie, ist eine Blutuntersuchung im Labor erforderlich.
Liegt eine Sichelzellerkrankung vor, lassen sich unter dem Mikroskop die typischen Sichelzellen im Blut nachweisen. Mit speziellen Untersuchungsmethoden lässt sich außerdem das Sichelzellhämoglobin vom normalen Hämoglobin unterscheiden. Weitere Untersuchungen dienen nicht nur der Diagnose, sondern auch dazu, Komplikationen vorzubeugen. Dazu zählen:
- Ultraschall der Blutgefäße des Gehirns, des Herzens und des Bauchraums
- Untersuchungen der Gehirn-Rückenmarksflüssigkeit (Liquor) sowie von Urin und Blut
- Regelmäßige körperliche Untersuchungen
- Röntgenuntersuchungen der Lunge, Knochen und Gelenke
Wie sieht die Behandlung der Sichelzellanämie aus?
In der Regel erfolgt die Behandlung der Sichelzellanämie in spezialisierten Zentren. Das Behandlungsteam ist meist interdisziplinär aufgebaut. Es besteht also aus Menschen verschiedener medizinischer Fachrichtungen, die mit ihrer pflegerischen, psychologischen, krankengymnastischen und medizinischen Expertise auf dem Gebiet der Sichelzellanämie für eine auf den betroffenen Menschen angepasste Therapie sorgen.
Es gibt kein Medikament, dass die Sichelzellanämie heilt. Daher werden in erster Linie die Symptome behandelt, die mit der Erkrankung einhergehen. Dazu erhalten Betroffene auf Rezept Schmerzmittel und oft auch Medikamente gegen Übelkeit. Bei sehr starken Schmerzen ist zudem eine stationäre Behandlung möglich.
Eine ebenfalls wichtige Rolle spielt die Prävention. Menschen mit Sichelzellenanämie erhalten in der Regel ein Medikament, das die gesunden roten Blutkörperchen vermehrt. Regelmäßig eingenommen lässt sich so die Hämoglobinkonzentration im Blut erhöhen, die zeitlichen Abstände zwischen den Schmerzkrisen verlängern und das Wohlbefinden verbessern.
Durch Impfungen lassen sich schwere Erkrankungen vermeiden, die durch Bakterien ausgelöst werden, so beispielsweise die Hirnhautentzündung, Lungen- und Gelenkentzündung, Grippe und Hepatitis. Zudem nehmen betroffene Kinder vom zweiten Lebensmonat bis zum fünften Lebensjahr eine Penicillinprophylaxe ein. Darüber hinaus ist es ratsam, dass Eltern alle U-und J-Untersuchungen wahrnehmen, bei denen in der kinderärztlichen Praxis die geistige, körperliche und emotionale Entwicklung des Kindes überprüft wird.
Eine Heilung ist nur durch eine Stammzelltransplantation möglich – diese ist jedoch mit Risiken verbunden und nicht für jeden Betroffenen geeignet. Eine Gentherapie soll Betroffene zukünftig vor schweren Sichelzellkrisen schützen.
Wie verläuft die Sichelzellanämie?
Die frühzeitige Diagnose der Sichelzellanämie ist wichtig, da es sich um eine chronische, organschädigende Erkrankung handelt. Durch eine regelmäßige, auf diese Erkrankung spezialisierte Betreuung, die im Idealfall bereits direkt nach der Geburt beginnt, lassen sich diese Schäden oft vermeiden. Unbehandelt sterben Betroffene bereits im Kindesalter. Die durchschnittliche Lebenserwartung mit Sichelzellanämie liegt bei etwa 50 Jahren.
Lässt sich Sichelzellanämie vorbeugen?
Der Sichelzellanämie lässt sich nicht vorbeugen, weil die Ursache für die Erkrankung die Erbanlagen sind, die das Kind von den Eltern erhält. Für Menschen mit Kinderwunsch, die aus einer Risikoregion stammen, ist es sinnvoll, vor der Empfängnis eine genetische Beratung wahrzunehmen.
Für Menschen, die an einer Sichelzellanämie leiden, gibt es einige Maßnahmen, mit denen sich einer Verschlechterung der Symptome vorbeugen lässt. So ist es ratsam, stets auf eine ausreichende Flüssigkeitszufuhr zu achten (vor allem bei großer Hitze), Auskühlung zu verhindern und auf Nikotin und starken Alkoholkonsum zu verzichten. Besondere Vorsicht ist in Situationen geboten, in denen es unter Umständen zu einer verringerten Sauerstoffversorgung kommt. Das ist zum Beispiel bei starker körperlicher Belastung, bei längeren Flugreisen oder bei Aufenthalten in Höhen über 2.000 Metern (geringerer Sauerstoffgehalt der Luft) der Fall.