Prostatakrebs: Anzeichen, Behandlung und Lebenserwartung
Wird Prostatakrebs in einem frühen Stadium entdeckt, ist er oftmals heilbar. Häufig kommt es aber erst im fortgeschrittenen Stadium zu unspezifischen Beschwerden, was die Diagnose hinauszögern kann. Erfahren Sie, welche Anzeichen auf Prostatakrebs hinweisen können und wie die Therapie erfolgt.
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Mediziner*innen geprüft.
FAQ: Häufige Fragen und Antworten zum Thema Prostatakrebs
Im Frühstadium verursacht Prostatakrebs nur selten Symptome. Im Verlauf der Krankheit kommt es zu unspezifisch Beschwerden. Möglich sind Schwierigkeiten beim Wasserlassens wie Harntröpfeln, verstärkter Harndrang (vor allem nachts), Blut im Urin oder im Ejakulat sowie Schmerzen bei der Erektion.
Die Heilungschancen bei Prostatakrebs sind generell gut, besonders bei frühzeitiger Entdeckung. Hat der Krebs Metastasen gebildet, ist er in der Regel nicht mehr heilbar – der Verlauf der Erkrankung kann bei vielen Patienten aber günstig beeinflusst werden.
Laut Statistiken beträgt die relative 5-Jahres-Überlebensrate bei Prostatakrebs unabhängig vom Stadium 91 Prozent.
Was ist Prostatakrebs?
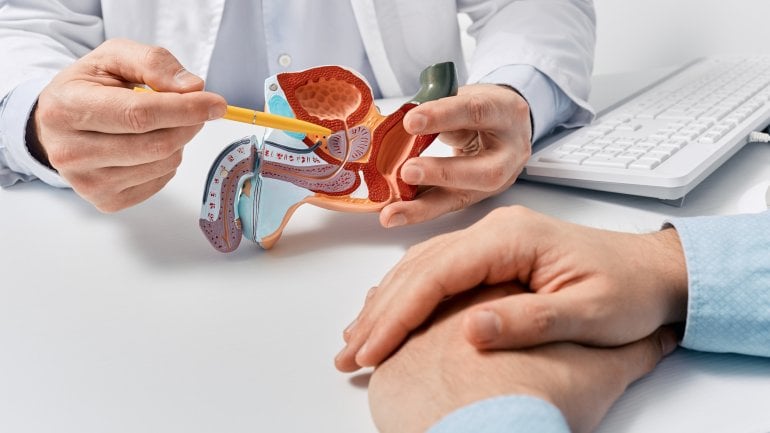
Prostatakrebs ist ein bösartiger Tumor der männlichen Vorsteherdrüse (Prostata). Oftmals entwickelt sich das Prostatakarzinom im äußeren Bereich der Prostata. In der Regel lässt sich die Krankheit erst ab einer bestimmten Größe durch eine rektale Tastuntersuchung erkennen.
Der Krebs kann sich über seine eigentliche Grenze hinaus ausbreiten, insbesondere entlang der Nervenstränge in Lymphbahnen und -knoten sowie Knochen, wo er oftmals Tochtergeschwulste bildet (Metastasen).
Häufigkeit
Es handelt sich in Deutschland um die häufigste Krebserkrankung unter Männern. Jährlich werden mehr als 63.000 Neuerkrankungen festgestellt.
Als wichtigster Risikofaktor gilt das Alter. Das mittlere Erkrankungsalter für Prostatakrebs liegt bei 70 Jahren. Vor dem 50. Lebensjahr tritt das Prostatakarzinom nur selten auf.
Anatomie und Lage der Prostata
Die Vorsteherdrüse ist etwa so groß wie eine Kastanie und liegt unterhalb der Harnblase. Sie umschließt den Anfangsteil der Harnröhre, die den Urin von der Blase durch den Penis bis zur Öffnung an der Eichelspitze transportiert. Hieraus erklärt sich auch der Zusammenhang, warum viele Menschen mit Prostatabeschwerden Schwierigkeiten sowie Schmerzen beim Wasserlassen haben.
Prostatakrebs: Anfangs meist ohne Symptome
Das Tückische an Prostatakrebs ist, dass Symptome erst vergleichsweise spät auftreten und unspezifisch sind. Solange das Karzinom noch klein ist, verursacht es meist keine Beschwerden. Lässt sich der Krebs beim einer Prostatauntersuchung ertasten, so ist er meist schon fortgeschritten. Selbst dann kann er symptomlos bleiben.
Mögliche Anzeichen von Prostatakrebs sind:
- Probleme beim Wasserlassen
- vermehrter Harndrang (vor allem nachts)
- Schwierigkeiten, den Darm zu entleeren
- Blut im Urin oder in der Samenflüssigkeit
- Schmerzen beim Samenerguss
- Schmerzen in der Prostata
- Erektionsstörungen
- Priapismus (schmerzhafte Erektion, die nicht auf sexuelles Verlangen zurückzuführen ist)
Diese Beschwerden können auch bei anderen Erkrankungen wie einer gutartigen Prostatavergrößerung auftreten und sind keine eindeutigen Prostatakrebs-Symptome.
Sind bereits Tochtergeschwulste in den Knochen vorhanden, können bei Prostatakrebs auch Symptome wie starke Schmerzen im unteren Rückenbereich, der Hüfte oder den Beinen auftreten.
Prostatakrebs: Mögliche Ursachen und Risikofaktoren
Die genauen Ursachen, die zu Prostatakrebs führen, sind bislang nicht vollständig geklärt. Ein wesentlicher Risikofaktor ist jedoch das Alter. Unter Fachleuten werden zudem weitere Faktoren diskutiert, die das Risiko erhöhen können, an einem Prostatakarzinom zu erkranken. Dazu gehören:
Vererbung: Sind enge Blutsverwandte betroffen, ist die Gefahr erhöht, selbst ein Prostatakarzinom zu bekommen. Insgesamt ist ein familiär bedingter Prostatakrebs aber selten: Schätzungen zufolge sind genetische Faktoren bei etwa fünf bis zehn Prozent der Fälle von Prostatakrebs die Ursache.
Ethnie: Studien zeigen, dass Männer afrikanisch-amerikanischen Ursprungs häufiger an Prostatakrebs erkranken. Männer, die aus Asien oder Griechenland stammen, sind bisherigen Untersuchungen zufolge seltener betroffen.
Hormone: Hormone spielen bei der Entstehung der Krankheit ebenfalls eine Rolle. Forschende sind sich jedoch nicht einig, inwiefern genau. Als gesichert gilt, dass ohne das männliche Geschlechtshormon Testosteron kein Prostatakrebs entstehen kann.
Lebensstil: Der Konsum von Alkohol und Nikotin erhöht generell die Krebsgefahr. Angenommen wird, dass auch Bewegungsmangel und eine ungesunde Ernährung eine bösartige Erkrankung der Prostata begünstigen können.
andere Erkrankungen: Es ist denkbar, dass chronische Entzündungen eine Rolle spielen, weil sexuell übertragbare Infektionen und Prostataentzündungen (Prostatitis) das Risiko einer Erkrankung erhöhen können. Inwieweit die gutartige Prostatavergrößerung als Ursache infrage kommt, ist nicht abschließend geklärt.
Behandlung bei Prostatakrebs
Die Therapie richtet sich vor allem danach, wie weit fortgeschritten das Karzinom und wie alt der Betroffene ist. Zudem hängt die Behandlung von der mikroskopischen Bewertung des Tumorgewebes, der Anzahl positiver Gewebeproben (Biopsien) und dem PSA-Wert ab.
PSA ist die Abkürzung für prostataspezifisches Antigen. Es handelt sich dabei um ein bestimmtes Eiweiß, das von der Vorsteherdrüse produziert wird. Weil Tumorzellen mehr PSA bilden, kann ein hoher Wert ein Anzeichen für Prostatakrebs ein. Zur alleinigen Diagnose eines Prostatakarzinoms dient der PSA-Wert jedoch nicht.
Prinzipiell stehen bei Prostatakrebs folgende Therapie-Möglichkeiten zur Verfügung:
- aktives Beobachten
- Operation: Prostatektomie
- Hormontherapie
- Bestrahlung
- Chemotherapie
- weitere Therapieformen (z.B. Radiofrequenzablation)
1. Aktives Beobachten und aktive Überwachung
Bei Prostatakrebs ist nicht immer sofort eine Behandlung nötig. Manchmal reicht das aktive Beobachten des Tumors aus. Dies ist der Fall, wenn der Tumor früh entdeckt wurde, klein ist und nur sehr langsam wächst. Dabei wird der Patient, der trotz Karzinom keine Beschwerden hat, engmaschig überwacht und betreut.
Diese Vorgehensweise wird auch als watch and wait oder watchful waiting bezeichnet, also als aufmerksames Abwarten oder aktives Beobachten.
Es wird zunächst keine Operation, Bestrahlung oder sonstige Therapie vorgenommen. Schreitet der Prostatakrebs jedoch voran, erhält der Betroffene eine Behandlung, die den Tumor beseitigen oder zumindest verkleinern soll.
2. Prostatektomie: Operative Entfernung der Prostata
Eine Prostatektomie (Prostatakrebs-Operation) eignet sich, wenn der Tumor nur örtlich begrenzt gewachsen ist. Ziel der Operation ist, den Prostatakrebs vollständig zu entfernen und die Betroffenen damit zu heilen. Bei dem Eingriff wird die Prostata mitsamt der beiden Samenbläschen entfernt (sogenannte radikale, d. h. umfassende Prostatektomie). Nach dem Eingriff sind Patienten nicht mehr zeugungsfähig.
Neben der "offenen" Prostatektomie beim Prostatakarzinom, bei welcher der Zugang zur Prostata durch einen Schnitt im unteren Bauchbereich (Bauchschnitt) erfolgt, wird die Prostata heute auch mittels Schlüssellochtechnik entfernt. Eine weitere Möglichkeit: Der*die Arzt*Ärztin entnimmt die Prostata über einen kleinen Schnitt am Damm.
Dank moderner Operationstechniken sind die Heilungschancen bei einem Prostatakarzinom heute gut. Trotzdem können nach einer Prostatektomie Komplikationen auftreten. Die häufigsten unerwünschten Folgen einer Prostatakrebs-Operation sind Inkontinenz und Erektionsstörungen (erektile Dysfunktion)
3. Hormontherapie
Die Tumorzellen wachsen bei Prostatakrebs fast immer hormonabhängig. Daher bietet sich eine Hormontherapie (genauer: eine Hormonentzugstherapie) zu Behandlung an. Dies gilt insbesondere bei fortgeschrittenem Prostatakrebs, der bereits Tochtergeschwulste (Metastasen) gebildet hat.
Hauptziel der Hormonbehandlung ist, das Tumorwachstum aufzuhalten und die Beschwerden zu lindern (palliative Therapie). Die Hormontherapie kann Prostatakrebs aber nicht heilen.
Durch die Hormontherapie werden weniger männliche Sexualhormone (Testosteron) gebildet – Prostatakarzinome wachsen dadurch langsamer. Während früher die Entfernung der Hoden dafür notwendig war, erfolgt die Therapie heute in der Regel durch Injektionen oder Tabletten.
Ob die Behandlung erfolgreich ist, kann der*die Arzt*Ärztin durch regelmäßige Kontrollen des PSA-Werts überprüfen. Wenn der Tumor trotz Behandlung weiterwächst, bezeichnen Fachleute ihn als kastrationsresistent. Für diese Situation gibt es eine neue Generation von Medikamenten für den Hormonentzug.
Zu den unterschiedlich stark ausgeprägten Nebenwirkungen einer Hormontherapie bei Prostatakarzinomen zählen:
- Erektionsschwierigkeiten
- Stimmungsschwankungen
- Hitzewallungen
- nachlassender Bartwuchs
- z. T. schmerzhafte Brustschwellungen
- eventuell Osteoporose (Verminderung der Knochendichte)
4. Bestrahlung (Strahlentherapie)
Bei Prostatakrebs ist die Strahlentherapie (Radiotherapie) eine anerkannte Therapie-Möglichkeit. Die Bestrahlung kann alternativ zur Operation erfolgen oder diese ergänzen. Die Heilungschancen der Bestrahlung sind bei einem örtlich begrenzten Prostatakarzinom gegenüber denen der Operation etwa gleichwertig.
Bei manchen Betroffenen ist die Strahlentherapie eine sinnvolle Alternative, wenn ihr allgemeiner Gesundheitszustand für eine Operation zu schlecht ist oder wenn sie die Operationsrisiken vermeiden möchten. Auch wird sie eingesetzt, wenn nach einer OP ein Rückfall entsteht.
Bei fortgeschrittenem Prostatakrebs, der sich bereits über die Prostata hinaus ausgebreitet hat, kann die Bestrahlung in Kombination mit einer Hormontherapie durchgeführt werden.
Eine Bestrahlung ist von außen oder innen möglich:
externe Strahlentherapie: Bei dieser Form der Strahlentherapie erfolgt die Bestrahlung von außen "durch die Haut" (perkutan). Die Bestrahlung verursacht in der Regel keine Schmerzen und findet dabei in mehreren Terminen statt, die Strahlendosis wird sozusagen aufgeteilt (fraktioniert). Dank moderner Techniken kann die Strahlendosis exakt in der Vorsteherdrüse platziert werden, ohne zu viel gesundes umliegendes Gewebe miteinzubeziehen.
Bestrahlung von innen: Bei der sogenannten Brachytherapie wird die Strahlenquelle (radioaktive Stoffe) direkt in den Tumor eingebracht. Es stehen verschiedene Methoden für diese Therapieform zu Verfügung. Im Rahmen der LDR-Brachytherapie werden kleine Stifte (Seeds) in die Prostata eingeführt. Dort geben sie über einen Zeitraum von bis zu drei Monaten ihre Strahlendosis ab. Daneben gibt es die HDR-Brachytherapie oder Nachladetechnik (sog. Afterloading). Hier wird eine Bestrahlung von außen mit einer Strahlentherapie von innen kombiniert.
Welche Folgen hat die Strahlentherapie?
Grundsätzlich können akute Beschwerden und Langzeitfolgen auftreten. Zu den akuten Nebenwirkungen gehören Darmprobleme (z.B. Durchfall) und Blasenbeschwerden (z.B. erhöhter Harndrang, Harnwegsentzündungen).
Mögliche Spätfolgen der Bestrahlung sind:
- Erektionsstörungen (Impotenz)
- Harninkontinenz
- Darmbeschwerden, z.B. chronische Darmentzündungen, chronischer Durchfall
5. Chemotherapie
Wenn der Prostatakrebs nicht (mehr) für Hormone sensibel ist und die Hormontherapie daher keine Wirkung hat, kann eine Chemotherapie als Behandlung infrage kommen. Dabei erhält der Betroffene Medikamente, welche das Wachstum und die Vermehrung von Krebszellen hemmen (sog. Zytostatika).
Mögliche Begleiterscheinungen der Behandlung sind unter anderem Übelkeit und Erbrechen. Gegen diese Beschwerden können Medikamente (sog. Antiemetika) genommen werden. Eine weitere Nebenwirkung der Chemotherapie ist ein vorübergehender Haarausfall.
Neben einer Chemotherapie mit Zytostatika stehen mittlerweile bei fortgeschrittenem Prostatakrebs auch Medikamente für eine sogenannte zielgerichtete Therapie zur Verfügung. Diese Wirkstoffe greifen in bestimmte Abläufe der Tumorzellen ein und können gezielt das Tumorwachstum hemmen.
Metastasierter Prostatakrebs kann nicht durch Chemotherapie oder zielgerichtete Therapie geheilt werden, jedoch ist es möglich, das Wachstum des Tumors für eine gewisse Zeit zu verlangsamen.
6. Weitere Therapieformen
Bei örtlich begrenztem Prostatakrebs – wenn das Prostatakarzinom also noch keine Tochtergeschwulste gebildet hat – stehen weitere Therapieformen zur Verfügung, deren Wirksamkeit noch nicht ausreichend bewiesen ist:
- lokale Vereisung (Kryotherapie)
- hochintensiver, fokussierter Ultraschall (HIFU)
- Radiofrequenzablation
Prostatakrebs: Diagnose und Untersuchungen
Häufig wird die Diagnose Prostatakrebs während einer Früherkennungs-Untersuchung gestellt. Dies liegt daran, dass die Erkrankung häufig lange Zeit keine und nur unspezifische Symptome hat.
Während des Termins befragt der*die Arzt*Ärztin den Patienten zunächst nach seinen Beschwerden und untersucht ihn dann, um eventuelle körperliche Veränderungen festzustellen.
Eine wichtige Untersuchung ist die Tastuntersuchung mit dem Finger (digital-rektale Untersuchung). Dazu führt der*die Arzt*Ärztin den Zeigefinger in den Enddarm ein und kann so die Prostata durch die Darmwand hindurch abtasten und untersuchen. Dabei wird unter anderem auf die Größe und Beschaffenheit der Prostata geachtet.
In Deutschland zahlt die gesetzliche Krankenkasse bei Männern ab 45 Jahren einmal im Jahr die ärztliche Tastuntersuchung.
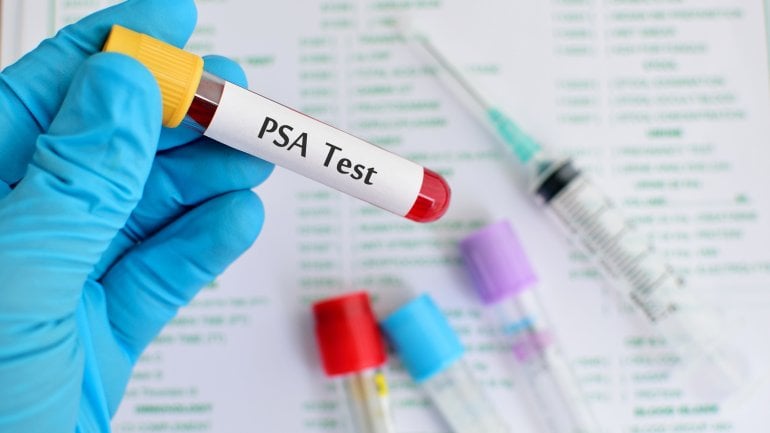
PSA-Test
Wenn während der Tastuntersuchung Veränderungen der Prostata festgestellt wurden, kann eine Blutuntersuchung – der sogenannten PSA-Test – durchführt werden. Der Wert des prostataspezifischen Antigens wird in Nanogramm (ng) pro Milliliter (ml) angegeben.
Da der Nutzen des Tests bisher nicht eindeutig belegt ist, ist das PSA-Screening kein Bestandteil der gesetzlichen Früherkennung. Im Allgemeinen birgt der PSA-Test die Gefahr von "falsch-positiven" Ergebnissen. Das bedeutet, dass auch gesunde Männer einen erhöhten PSA-Wert haben können. Zudem kann unter Umständen ein niedriger Wert vorliegen, obwohl eine Krebserkrankung besteht. Es wird in der Regel nicht von der Krankenkasse bezahlt und ist eine individuelle Gesundheitsleitung (IGeL).
Weitere Untersuchungsverfahren
Ein weiteres Untersuchungsverfahren beim Verdacht auf ein Prostatakarzinom ist der transrektale Ultraschall. Dabei führt der*die Arzt*Ärztin den Schallkopf in den Darm ein und untersucht über die Darmwand die Prostata. Da dieses Verfahren nicht genauer ist als die Tastuntersuchung, wird es nur ergänzend eingesetzt.
Vorgehen bei gesicherter Diagnose
Nach erfolgter Diagnose ist zu bestimmen, wie weit sich der Tumor ausdehnt hat. Dazu können folgende Verfahren zum Einsatz kommen:
- Magnetresonanztomographie (MRT)
- Computertomographie (CT)
- Skelettszintigraphie
- Röntgenuntersuchungen
Prostatakrebs: Stadien und was sie bedeuten
Nach der Diagnose ist es wichtig festzustellen, um was für eine Art Tumor es sich handelt und wie weit er sich bereits ausgebreitet hat. Danach richtet sich auch die Therapie. Zur Bezeichnung der Tumorstadien wird die sogenannte internationale TNM-Klassifikation verwendet. Drei Merkmale des Prostatakarzinoms sind darin zur Stadieneinteilung (sog. Staging) wichtig:
- T beschreibt die Größe des Primärtumors (zuerst entstandene Krebsgeschwulst) und seine örtliche Ausdehnung (T für Tumor).
- N gibt die Zahl und den Ort der befallenen Lymphknoten an (N für englisch "node", also Knoten).
- M zeigt vorhandene Fernmetastasen (Tochtergeschwulste) und ihre Lage im Körper an (M für Metastasen).
| TNM-Klassifikation |
| Tx: keine Beurteilung des Primärtumors möglich |
| T0: kein Anhaltspunkt für Primärtumor |
| T1: der Primärtumor ist nicht zu erkennen |
| T1a: im operativ entfernten Drüsengewebe der Prostata finden sich Krebsanteile von bis zu 5% |
| T1b: im operativ entfernten Drüsengewebe der Prostata finden sich Krebsanteile von mehr als 5% |
| T1c: Tast- und Ultraschallbefund sind unauffällig; Prostatakrebs mithilfe einer Biopsie nachweisbar |
| T2: Tumor ist auf die Prostata begrenzt |
| T3: Tumor hat sich über die Prostatakapsel hinaus ausgebreitet |
| T4: Tumor befällt auch benachbartes Gewebe (Blasenhals, Blasenschließmuskel, Beckenwand, Rektum, Beckenbodenmuskulatur) |
| M1: Fernmetastasen vorhanden |
| M1a: nichtregionale Lymphknoten betroffen |
| M1b: Knochenmetastasen nachweisbar |
| M1c: andere Organe betroffen |
Gleason-Score
Eine weitere Grad-Einteilung nach der Prostatakrebs-Diagnose ist der sogenannte Gleason-Score. Er wurde von dem amerikanischen Arzt Donald Gleason entwickelt und ist für therapeutische Entscheidungen und die Prognose bei einem Prostatakarzinom wichtig. Der Gleason-Score beschreibt, wie stark sich die Krebszellen von normalen, gesunden Körperzellen unterscheiden. Dies gibt einen Hinweis darauf, wie schnell und aggressiv der Prostatakrebs wächst.
Die in der Gewebeprobe entnommenen Zellen werden ihrem Aussehen nach in fünf verschiedene Gruppen (1-5) eingeteilt:
Grad 1: gut ausdifferenzierte und somit einer gesunden Zelle / gesundem Gewebe noch weitgehend ähnliche Zellen
Grad 2-4: Übergangsformen zwischen Grad 1 und Grad 5
Grad 5: sehr wenig differenzierte und somit einer gesunden Zelle nicht mehr ähnliche Krebszellen
Für den Verlauf der Erkrankung ist wichtig, welchen Wert die meisten Proben erzielen. Einzeln erhöhte Werte spielen eine geringere Rolle. Deshalb werden im Gleason-Score die beiden Punktwerte der am häufigsten vorkommenden Zellen zusammengezählt. Dieser Score beträgt dann mindestens 2 und maximal 10. Dabei ist 10 der ungünstigste Wert, da er auf sehr bösartige Zellen hinweist.
Prostatakrebs: Verlauf und Lebenserwartung
Das Risiko, im Laufe des Lebens an Prostatakrebs zu erkranken, liegt für Männer bei insgesamt 13 Prozent. Das Risiko, daran zu sterben, ist mit drei Prozent vergleichsweise gering. Dies bedeutet, dass Prostatakrebs zwar die häufigste Krebserkrankung bei Männern ist – aber nicht die häufigste Todesursache. Die Wahrscheinlichkeit, fünf Jahre nach der Diagnose noch am Leben zu sein, liegt bei 91 Prozent.
Wenn Prostatakrebs früh erkannt wird, ist die Lebenserwartung und damit die Prognose gut. Sie hängt unter anderem vom feingeweblichen Aufbau des Tumors (Tumortyp) ab und davon, wie weit sich das Prostatakarzinom bereits ausgebreitet hat (Befall anderer Organe, Tumorgröße).
Nachsorge
Die Prostatakrebs-Nachsorge zielt darauf ab, möglichst früh zu erkennen, wenn die Erkrankung wieder auftritt (sog. Rezidiv) und gegebenenfalls erneut zu behandeln. Die betreuende ärztliche Fachperson kann außerdem eventuell eingetretene Nebenwirkungen und Folgen von Operation oder Bestrahlung therapieren.
Zu berücksichtigen sind auch seelische und soziale Aspekte beim Prostatakarzinom, die die Patienten stark belasten können. Oft wird nach Abschluss der Behandlung eine Rehabilitation empfohlen, um den Genesungsprozess günstig zu beeinflussen.
In der Regel finden Nachsorgeuntersuchungen in den ersten zwei Jahren alle drei Monate statt. Danach sind normalerweise nur noch seltener Nachsorgeuntersuchungen nötig: im dritten und vierten Jahr halbjährlich, ab dem fünften Jahr jährlich. Im Rahmen der Untersuchungen wird weiterhin auch der PSA-Wert bestimmt.