Eileiterschwangerschaft: Symptome, Behandlung und Verlauf
Schätzungen zufolge kommen auf etwa 100 gesunde Schwangerschaften ein bis zwei, die außerhalb der Gebärmutter entstehen. Fast immer handelt es sich dabei um eine Eileiterschwangerschaft. Mit welchen Anzeichen sie sich zeigt, wie behandelt wird und was Ursachen sein können.
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Mediziner*innen geprüft.
Was ist eine Eileiterschwangerschaft?
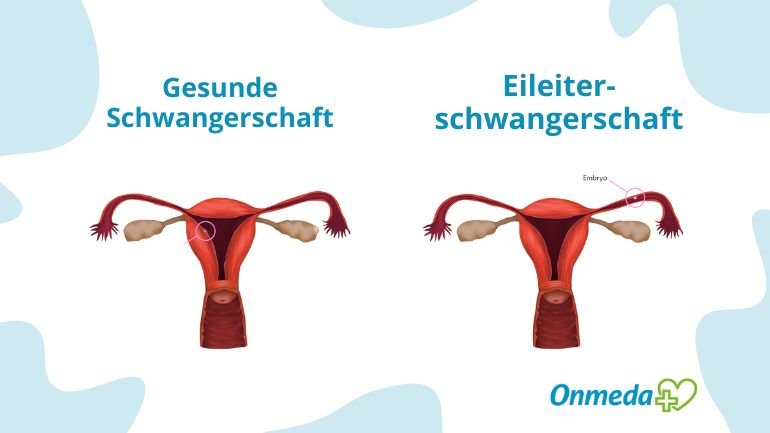
Bei einer Eileiterschwangerschaft (Tubargravidität) nistet sich die Eizelle im Eileiter anstatt in der Gebärmutter ein. Dies wird auch als Extrauteringravidität (EUG) im Eileiter bezeichnet. Darunter versteht man jede Schwangerschaft, bei der sich eine befruchtete Eizelle außerhalb der Gebärmutter einnistet. Außer im Eileiter kann eine Extrauteringravidität auch in den Eierstöcken, der Bauchhöhle oder im Gebärmutterhals entstehen.
Häufigkeit
Über die Häufigkeit der Eileiterschwangerschaft lassen sich keine genauen Angaben machen. Bei Eileiterschwangerschaften sterben viele Embryos frühzeitig ab und bleiben von der Frau unbemerkt. Auf 100 "normale" Schwangerschaften kommen Schätzungen zufolge etwa ein bis zwei Schwangerschaften außerhalb der Gebärmutter. Davon sind die meisten Eileiterschwangerschaften.
Symptome einer Eileiterschwangerschaft
Eine Eileiterschwangerschaft verläuft bis zur 5. Schwangerschaftswoche meist normal und ruft Symptome wie jede andere Schwangerschaft hervor:
- Ausbleiben der Periode
- Schmerzen oder Ziehen im Unterbauch
- positiver Schwangerschaftstest
- eventuell: Übelkeit, Spannungsgefühl in der Brust
Ab der 6. Schwangerschaftswoche bis zur 9. Schwangerschaftswoche sind dann ganz unterschiedliche Anzeichen möglich. Die Symptome einer Eileiterschwangerschaft können intensiv und plötzlich auftreten, aber auch langsam zunehmen, so zum Beispiel als einseitiges dumpfes Druckgefühl oder Ziehen im Unterbauch. Typische Anzeichen, die häufig auftreten, können sein:
- Schmierblutungen
- Schmerzen, meist einseitig, die unterschiedlich stark sein können
- erhöhte Temperatur
Die Beschwerden können denen einer Nierenbeckenentzündung, einer Blinddarmentzündung oder einer Eileiter- und Eierstockentzündung (Adnexitis) ähneln. Manchmal kommt es bei einer Eileiterschwangerschaft zu Kreislaufbeschwerden und Symptomen wie Blässe, Kurzatmigkeit, rasender Puls, Übelkeit und Erbrechen.
Bei einer Eileiterschwangerschaft kann sich der Embryo anfangs recht ungestört entwickeln, auch wenn die Umstände im Vergleich zur Entwicklung in der Gebärmutter ungünstig sind. In der Mehrzahl der Fälle stirbt der Embryo bei einer Eileiterschwangerschaft vor der 12. Schwangerschaftswoche ab, da der Embryo unzureichend versorgt wird und nicht ausreichend Raum hat. Die Fruchtkapsel platzt und löst sich von der Eileiterwand. Dabei kommt es zur Blutung und zum Abgang des Ungeborenen, was sich wie eine Fehlgeburt zeigen kann. Hat die Eileiterschwangerschaft bis dahin keine auffälligen Anzeichen verursacht, bleibt sie möglicherweise unerkannt.
Notfall: Eileiterruptur
Bei einer Eileiterschwangerschaft kann es aber auch durch Reißen der Eileiterwand (sog. Eileiterruptur) zu Blutungen in die freie Bauchhöhle kommen. Das kann gefährlich werden, denn es führt unter Umständen zu lebensbedrohlichen Blutungen. Solch ein Eileiterriss stellt eine schwerwiegende Komplikation der Eileiterschwangerschaft dar. Typische Symptome einer Eileiterruptur sind:
- heftige, wehenartige Schmerzen im Unterbauch: Der Bauch ist oft gespannt und bei Berührung sehr schmerzempfindlich (Abwehrspannung).
- Schmerzen im Oberbauch oder der Schulter und Rückenschmerzen
Es kann sich ein lebensgefährlicher Schock entwickeln. Diese Symptome machen eine schnelle ärztliche Hilfe erforderlich. Nicht selten ist die Eileiterschwangerschaft bis zu diesem Zeitpunkt unbemerkt geblieben.
Eileiterschwangerschaft, Bauchhöhlenschwangerschaft: Therapie
Eine Eileiterschwangerschaft oder Bauchhöhlenschwangerschaft erfordert eine Behandlung, wenn sie nicht von selbst mit einer Fehlgeburt endet. Die Therapie besteht in diesem Fall darin, die Schwangerschaft gezielt zu beenden: entweder durch eine Operation (bei der man die fehlerhaft eingenistete Eizelle entfernt) oder durch Medikamente.
Im Falle eine Operation stellt sich – im Gegensatz zur Bauchhöhlenschwangerschaft – bei einer Eileiterschwangerschaft die Frage, ob bei der Behandlung der betroffene Eileiter zu entfernen ist oder erhalten bleiben kann. Diese Entscheidung hängt davon ab,
- auf welche Art der Eileiter verändert ist,
- ob die Betroffene Kinderwunsch hat und
- wie ihr Allgemeinbefinden ist.
Laparoskopie
In den meisten Fällen ist bei einer Eileiterschwangerschaft eine schonende operative Behandlung per Bauchspiegelung (Laparoskopie) möglich – auch wenn der Eileiter nicht erhalten bleiben soll. Ist der Eileiter gerissen und dadurch die Eileiterwand stark zerstört, ist es wahrscheinlich unumgänglich, den Eileiter zu entfernen.
Bei einer den Eileiter erhaltenden Operation eröffnet der*die Chirurg*in bei der Bauchspiegelung den Eileiter, entfernt das falsch eingenistete Ei und verschließt danach die Eileiterwand wieder. Liefert die Bauchspiegelung kein eindeutiges Ergebnis oder blutet es stark in die Bauchhöhle, kann eine offene Operation mit einem größeren Hautschnitt (Laparotomie) notwendig werden.
MTX bei Eileiterschwangerschaft
Wenn es gelingt, die Eileiterschwangerschaft frühzeitig zu erkennen, ist manchmal eine Behandlung mit Medikamenten möglich. Hierbei wird das Medikament Methotrexat (MTX), meist als Infusion über eine Vene, verabreicht. Methotrexat ist ein Zellgift, welches das Wachstum der Eizelle hemmt. Dadurch stirbt das befruchtete Ei ab und wird abgestoßen. Ob das Medikament wirkt, kann überprüft werden, indem das Schwangerschaftshormon HCG bestimmt wird. Nach einer Behandlung mit MTX sollte die Frau ein bis drei Monate sicher verhüten, da das Zellgift fruchtschädigend wirkt.
Verlauf einer Eileiterschwangerschaft
Eine Eileiterschwangerschaft kann einen unauffälligen Verlauf nehmen und so von der Frau unbemerkt bleiben. Oft endet eine Schwangerschaft außerhalb der Gebärmutter (sog. extrauterine Schwangerschaft) mit einem natürlichen Schwangerschaftsabbruch (Fehlgeburt), da sich der Embryo nicht ausreichend entwickelt.
Prognose
Wenn es gelingt, eine Eileiterschwangerschaft oder Bauchhöhlenschwangerschaft früh zu erkennen und zu behandeln, ist die Prognose gut. Bei einem frühen Eingriff ist es möglich, so zu operieren, dass der Eileiter erhalten bleibt, was besonders für Frauen mit Kinderwunsch wichtig ist.
Zudem trägt eine frühzeitig gestellte Diagnose und die daraus folgende Therapie dazu bei, Komplikationen zu vermeiden.
Komplikationen
Wenn es bei einer Eileiterschwangerschaft nicht zu einem natürlichen Schwangerschaftsabbruch kommt und die Eizelle außerhalb der Gebärmutter im Eileiter weiterwächst, können sich verschiedene Komplikationen entwickeln. So kann es (z. B. durch einen Eileiterriss) innerhalb kurzer Zeit zu lebensbedrohlichen Blutungen in den Bauchraum, Schock und Kreislaufzusammenbruch kommen.
Bei einer Eileiterschwangerschaft, die durch eine veränderte Eileiterfunktion bedingt ist, sind weitere Komplikationen möglich: Dann kommt es oft zu wiederholten Eileiterschwangerschaften und zu Unfruchtbarkeit. Bei 85 von 100 Frauen, die von einer Schwangerschaft außerhalb der Gebärmutter betroffen sind, kommt es jedoch anschließend nicht erneut zu einer Eileiterschwangerschaft. Zehn Prozent der Frauen, die eine Eileiterschwangerschaft erlebt haben, erleiden dies auch in einer Folgeschwangerschaft.
Nachsorge
Bei einer Eileiterschwangerschaft ist eine Nachsorge sinnvoll, da die fehlplatzierte Schwangerschaft auch eine psychische Belastung, körperliche Symptome und hormonelle Schwankungen verursacht. Bei schweren psychischen Problemen sollte über fachliche Unterstützung in Form einer Psychotherapie nachgedacht werden. Frauen mit Kinderwunsch wird empfohlen, mindestens sechs Monate zu warten, bis erneut versucht wird, schwanger zu werden.
Wie wird eine Eileiterschwangerschaft diagnostiziert?
Oft liefern die Angaben der Betroffenen Fachleuten bereits Hinweise auf eine mögliche Schwangerschaft außerhalb der Gebärmutter, also zum Beispiel Angaben zu
- Monatsblutung und Zyklus,
- vorliegenden Beschwerden,
- früheren Fehlgeburten oder Extrauteringraviditäten,
- Sterilitätsbehandlung,
- vorausgegangenen Unterleibsentzündungen und
- Verhütungsmethoden.
Bei einer Eileiterschwangerschaft ist der typische einseitige Schmerz in Kombination mit einer Blutung zudem so charakteristisch, dass sich schnell die Verdachtsdiagnose ergibt.
Um bei Verdacht auf eine Eileiterschwangerschaft eine Diagnose zu stellen, können verschiedene Untersuchungen zum Einsatz kommen, wie zum Beispiel:
- gynäkologische Untersuchung
- Schwangerschaftstest
- Bestimmung des HCG-Werts im Blut über mehrere Tage
- Ultraschalluntersuchung
- ggf. Bauchspiegelung (Laparoskopie)
Eine leere Gebärmutter ohne embryonale Anlage, aber mit hoch aufgebauter Schleimhaut, ist bei positivem Schwangerschaftstest und langsamem bis fehlendem Anstieg des Schwangerschaftshormons im Blut (HCG) typisch für eine extrauterine Schwangerschaft. Manchmal ist bei einer Eileiterschwangerschaft ab der 6. Schwangerschaftswoche mithilfe einer Ultraschalluntersuchung über die Vagina auch die Fruchtanlage im Eileiter zu sehen.
Wenn die vermutete Eileiterschwangerschaft starke Beschwerden verursacht und die ersten Untersuchungen keine sichere Diagnose ermöglicht haben, ist eine Bauchspiegelung (Laparoskopie) erforderlich, um den Einnistungsort zu finden. Eine Bauchspiegelung erfolgt unter Vollnarkose. Über kleine Schnitte im Bereich des Bauchnabels und an der Schambeingrenze bringt der Arzt ein Endoskop mit einer Kamera und entsprechenden Arbeitsinstrumenten ein.
Wenn die Eileiterschwangerschaft keine Beschwerden oder nur leichte Schmerzen im Unterleib verursacht und die Diagnose keine Blutung in der Bauchhöhle ergibt, ist es möglich, unter stationärer Kontrolle ein paar Tage abzuwarten. In diesen Tagen wird dann regelmäßig ein Ultraschall gemacht und die Entwicklung des HCG kontrolliert. So wird das Risiko einer Eileiterruptur minimiert.
Wie kommt es zur Eileiterschwangerschaft?
Für eine Eileiterschwangerschaft kommen unterschiedliche Ursachen infrage. Mehr als jede zweite Eileiterschwangerschaft entsteht aufgrund einer Störung des Eizellentransports im Eileiter. Diese Störung kann anatomisch oder funktionell bedingt sein.
Einer Eileiterschwangerschaft können mechanische Hindernisse zugrunde liegen. Diese können zum Beispiel durch einen verklebten oder abgeknickten Eileiter oder aufgrund von Verwachsungen um den Eileiter herum entstehen. Verwachsungen engen die Weite des Eileiters ein und machen ihn für den Eitransport möglicherweise unpassierbar.
Die Durchgängigkeit des Eileiters kann auch durch Eileiterpolypen erschwert sein. Anlagebedingt können sackartige Höhlen in der Eileiterwand als angeborene Besonderheit vorkommen. Auch durch vorangegangene Infektionen können Verengungen im Eileiter entstehen, in denen ein befruchtetes Ei dann hängen bleibt.
Gibt es für die Eileiterschwangerschaft keine anatomischen Ursachen, kann eine gestörte Eileiterfunktion der Grund für eine Einnistung am falschen Ort sein. Zu den Eileiterfunktionsstörungen zählen eine eingeschränkte Beweglichkeit, eine Muskelschwäche oder ein mangelhafter Zilienbesatz im Eileiter. Zilien sind haarähnliche Strukturen, die die Eizelle normalerweise durch Flimmerbewegungen zur Gebärmutter transportieren.
Risikofaktoren für eine Eileiterschwangerschaft
Für eine Eileiterschwangerschaft gibt es einige Risikofaktoren:
- vorausgegangene Schwangerschaften außerhalb der Gebärmutter
- frühere Eileiterentzündung (Salpingitis)
- frühere Infektionen der Geschlechtsorgane (z. B. Chlamydien, Gonorrhö)
- Fruchtbarkeitsstörungen
- Eileiter mit angeborenen Anomalien
- chirurgische Eingriffe (z. B. im Rahmen einer Kinderwunschbehandlung)
- Bauch- oder Beckenoperation in der Vorgeschichte
- Spirale (Intrauterinpessar)
- künstliche Befruchtung
- Schwangerschaftsabbrüche
- hormonelles Ungleichgewicht
- Endometriose
- Tuberkulose (bei Übergreifen der Infektion auf die Geschlechtsorgane)
- Rauchen
Kann man einer Eileiterschwangerschaft vorbeugen?
Einer Eileiterschwangerschaft kann man nicht im eigentlichen Sinn vorbeugen.
Sobald eine Frau das Gefühl hat, schwanger zu sein, ist ein Besuch in einer gynäkologischen Praxis empfehlenswert, um eine mögliche Eileiterschwangerschaft frühzeitig zu erkennen und zu behandeln: So wird Komplikationen vorgebeugt. Dies gilt vor allem dann, wenn die Frau schon einmal eine extrauterine Schwangerschaft durchgemacht hat.