Akne inversa: Was hilft?
Akne inversa ist eine chronische Erkrankung der Haut, bei der sich häufig im Intimbereich in den Haarfollikeln Entzündungen, Abszesse und Fisteln bilden. Die Hauterkrankung führt zu starken Schmerzen, die die Lebensqualität der Betroffenen stark einschränken. Was Betroffene über Ursachen, Therapie und Verlauf der Akne inversa wissen sollten.
Dieser Text entspricht den Vorgaben der ärztlichen Fachliteratur, medizinischen Leitlinien sowie aktuellen Studien und wurde von Mediziner*innen geprüft.
FAQ: Häufige Fragen zu Akne inversa
Zur Behandlung von Akne inversa werden Präparate zur lokalen Desinfektion sowie verschiedene Medikamente wie Antibiotika eingesetzt. Oft ist jedoch eine operative Entfernung des Gewebes notwendig.
Bei Akne inversa ist eine rechtzeitige und intensive Behandlung nötig, um einen schweren Verlauf zu verhindern. Heilbar ist die Erkrankung nicht. Auch nach einer erfolgreichen Therapie können die Symptome später wieder auftreten.
Akne inversa wird beispielsweise durch Rauchen, starkes Übergewicht und das Scheuern von enger Kleidung getriggert.
Was ist Akne inversa?
Akne inversa – auch Acne inversa oder Hidradenitis suppurativa – ist eine Hauterkrankung, die chronisch oder chronisch-wiederkehrend verläuft. Sie tritt an Hautstellen auf, die andere Hautstellen berühren beziehungsweise daran reiben, etwa im Intimbereich oder unter den Achseln. Bei neun von zehn Patient*innen ist mehr als eine Körperregion betroffen.
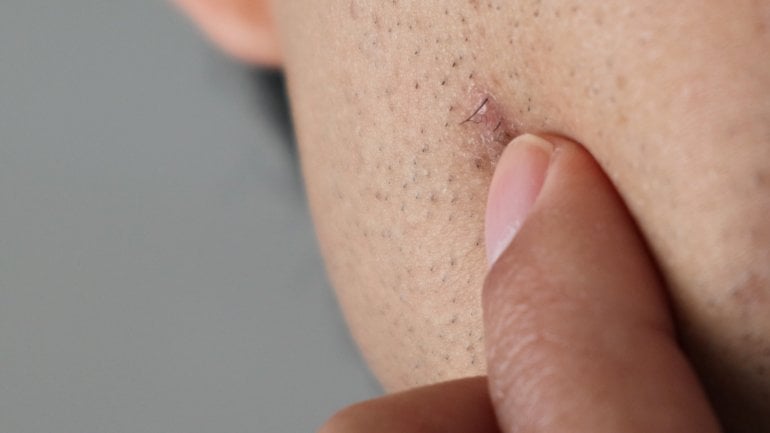
Bei der Erkrankung bilden sich Entzündungen in den Haarfollikeln der sogenannten Terminalhaare. Als Terminalhaare werden die Haare bezeichnet, die dicker sind und länger wachsen als die restliche Körperbehaarung. Das Kopfhaar, aber beispielsweise auch die Behaarung im Achsel- und Intimbereich, gehören dazu.
Diese Entzündungen verlaufen so intensiv und lösen derart starke Schmerzen aus, dass die Lebensqualität der Betroffenen stark eingeschränkt ist und in der Folge psychische Probleme auftreten können.
Akne inversa betrifft etwa 1 von 100 Menschen, Frauen häufiger als Männer. Erstmalig zeigt sich die Erkrankung durchschnittlich im Alter von 23 Jahren. Die Hidradenitis suppurativa tritt gehäuft zusammen mit Morbus Crohn oder dem metabolischen Syndrom auf.
Welche Beschwerden treten bei Akne inversa auf?
Bei Akne inversa treten sehr schmerzhafte Entzündungen in den Haarfollikeln auf. Bei den meisten Patient*innen finden sich solche Entzündungen in der Leistengegend beziehungsweise im Intimbereich; auch die Haut unter den Achseln, im Nacken oder unter der weiblichen Brust kann betroffen sein. Zudem kann Akne inversa im Analbereich auftreten.
Zunächst entstehen Knoten in der Haut beziehungsweise im Gewebe unter der Haut. Diese können sich beispielsweise wie Knubbel oder Pickel im Intimbereich anfühlen. Diese Entzündungen können von selbst abheilen, aber auch bestehen bleiben oder Abszesse bilden.
Im weiteren Verlauf kann das Gewebe nachhaltig geschädigt werden. Es kommt zu Eiterbildung, sodass sich trübes bis grünliches Sekret zeigt. Fistelgänge können ebenfalls entstehen. Später bilden sich Vernarbungen.
Der Schweregrad der Akne inversa wird nach Hurley in drei Stadien unterteilt:
- Stadium I: Hier liegen einzelne Abszesse im Intimbereich oder an anderen Hautstellen vor, aber keine Fisteln oder Vernarbungen.
- Stadium II: Die Abszesse verschmelzen miteinander oder treten immer wiederkehrend auf. Einzelne Fistelgänge und Vernarbungen zeigen sich.
- Stadium III: Die Hauterkrankung betrifft in diesem Stadium große Hautareale. Abszesse und Fisteln bilden sich. Die Narbenbildung kann so stark sein, dass der Narbenzug die Beweglichkeit einschränkt.
Ursachen: Woher kommt Akne inversa?
Akne inversa tritt aus bislang noch ungeklärten Ursachen auf. Bekannt ist jedoch, dass sie sich familiär gehäuft zeigt. Zudem konnten einige Triggerfaktoren ausgemacht werden:
- Rauchen
- starkes Übergewicht (Adipositas)
- übermäßiges Schwitzen (Hyperhidrose)
- mechanische Reizung, etwa durch scheuernde Kleidung
- schädliche Bakterien auf der Hautoberfläche, insbesondere Staphylococcus aureus
Den Entzündungen liegt eine Verhornungsstörung zugrunde. Sie sorgt dafür, dass Hornmaterial in den Haarfollikeln zurückbleibt und so den Ausgang verstopft.
Diagnose: Wie stellt man Akne inversa fest?
Um Akne inversa zu diagnostizieren, reichen ein ärztliches Gespräch und eine körperliche Untersuchung oft aus. Ergänzend dazu können noch weitere Methoden zum Einsatz kommen, etwa
- Blutuntersuchungen
- Hautabstriche
- Magnetresonanztomographie (MRT)
- Ultraschall
Bei vielen Betroffenen wird die Hidradenitis suppurativa erst sehr spät erkannt. Statt Akne inversa erhalten sie fälschlicherweise Diagnosen wie Haarwurzelentzündung oder Schweißdrüsenabszess. Das verlängert den Leidensweg der Patient*innen.
Wie ist die Behandlung von Akne inversa?
Bei Akne inversa richtet sich die Behandlung nach dem Schweregrad der Erkrankung. In leichten Fällen kann eine lokale Therapie ausreichen, oft sind jedoch die Einnahme von Medikamenten oder eine Operation notwendig.
Gesunder Lebensstil bei Akne inversa
Akne inversa kann durch bestimmte Verhaltensweisen getriggert werden. Eine wichtige Grundlage der Behandlung ist daher, diese Auslöser gezielt zu vermeiden. Betroffene sollten daher
- Übergewicht ggf. abbauen
- weite Kleidung tragen und diese oft wechseln
- starke Schweißbildung vermeiden
- nicht rauchen
Welche Salbe bei Akne inversa?
Leichte Fälle von Akne inversa können mit Desinfektionspräparaten oder einer antibiotischen Salbe behandelt werden. Diese Therapie bringt jedoch nicht immer Erfolg.
Welche Medikamente bei Akne inversa?
Auch bei schwereren Fällen von Akne inversa kann eine medikamentöse Therapie versucht werden. Führt diese zum Erfolg, ist das jedoch oft nur von kurzer Dauer. Zum Einsatz kommen
- Biologika: Die Biologika Dapson oder Adalimumab gehören zu den anti-rheumatisch wirkenden Medikamenten.
- Immunsuppressiva: Sie hemmen die Aktivität des Immunsystems und lindern so entzündliche Prozesse.
- Antikörper: Sie beeinflussen die Abwehrkräfte und regulieren deren Tätigkeit.
- Antibiotika: Sie bekämpfen nicht nur eventuell auf der Hautoberfläche befindliche Bakterien, sondern hemmen auch Entzündungen.
- Acitretin: Dieser Wirkstoff ähnelt Vitamin A und kontrolliert die Hornhautbildung sowie Immunreaktionen in der Haut.
- Zinkgluconat: Hierbei handelt es sich um eine chemische Verbindung von Zink und Glukonsäure. Das Spurenelement Zink beeinflusst unter anderem die Verhornung der Haut.
- hormonelle antiandrogene Therapie (HAAT): Diese Therapieform ist weiblichen Betroffenen vorbehalten. Durch bestimmte Wirkstoffe werden die körpereigene Produktion von Testosteron oder dessen Wirkung gehemmt. Das führt zu einer verringerten Talgproduktion und somit einem geringeren Risiko von Verstopfungen in den Haarfollikeln.
Operation bei Akne inversa?
In schweren Fällen und/oder bei Versagen anderer Behandlungsmethoden ist eine Operation notwendig. Hierbei können einzelne Stellen, aber auch größere Flächen von Gewebe entfernt werden. Letzteres gilt bei Akne inversa als Therapie der ersten Wahl, um Rückfälle zu vermeiden.
Verlauf und Prognose bei Akne inversa
Akne inversa verläuft chronisch oder chronisch-schubweise und ist nicht heilbar. Die Hauterkrankung sollte schnellstmöglich und radikal behandelt werden, um Einschränkungen der Lebensqualität und Komplikationen zu vermeiden. Die Diagnose wird jedoch oft erst spät gestellt.
Zu den möglichen, wenn auch seltenen, Komplikationen durch Akne inversa gehören:
- sich ausbreitende Entzündungen (Phlegmone, Wundrose) schlimmstenfalls bis hin zur Sepsis
- Lymphödem
- Narbenbildung, dadurch Bewegungseinschränkungen
- starke Verengungen im Bereich von Harnröhre, Anus und/oder Rektum
- Anämie
- erhöhter Proteingehalt im Blut (Hyperproteinämie)
- Hautkrebs, selten und nach jahrelanger Erkrankung, fast ausschließlich im Intim- oder Analbereich